导读:
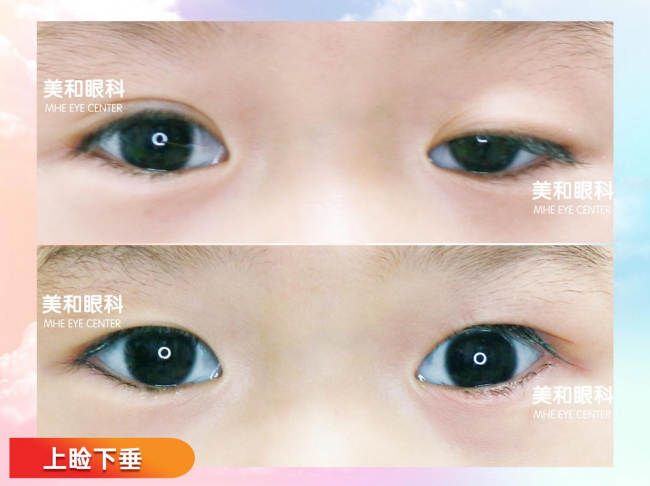
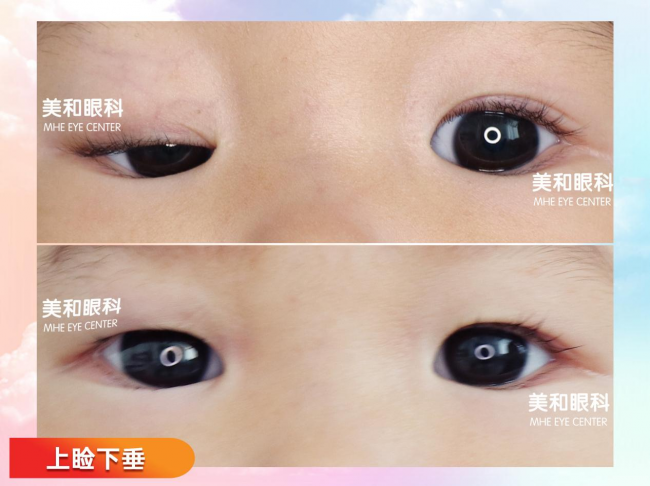
儿童上睑下垂是临床常见的、可阻碍儿童视功能发育的眼病,病情较轻时可能诱发散光、斜视、屈光参差等问题,严重时可造成难以逆转的弱视损伤,甚至诱发脊柱侧弯等发育问题。
很多家长在宝宝的诊疗过程中,都容易陷入两大误区:要么把斜视、大散光等上睑下垂的继发并发症当成发病原因,混淆了因果逻辑;要么分不清孩子上睑下垂的具体分型,盲目等待或错误干预,最终耽误了0-6岁儿童视功能发育的黄金窗口期。
北京美和眼科于刚院长拥有45年眼科临床经验,长期专注儿童疑难眼病的诊疗与研究。他提醒家长,儿童上睑下垂情况复杂,不能一概而论,可根据发病原因及症状表现,细分为10种类型,不同分型的干预方式都不一样。
家长应先厘清哪些眼病是直接导致或加重上睑下垂的病根,哪些是上睑下垂引发的后续连带伤害,不要把两者搞混,只有这样才能正确识别孩子眼部的异常信号,做到心中有数。
正文:
临床中常见的误区,就是家长把屈光参差、斜视、大散光错当成上睑下垂加重的病因。在此,我明确给出结论:这三类问题不是直接导致上睑下垂加重的病因,而是上睑下垂常见且危害极大的伴随性“隐形杀手”。

一、核心结论:先搞懂因果,别踩护眼“大坑”
简单来说,上睑下垂是“因”,由此引发的重度弱视、视功能损伤则是“果”。国内不少开展上睑下垂矫正的医生以整形方向为主,普遍存在“重外观改善、轻视力损伤”的问题,部分眼科医生也容易遗漏弱视的早期干预。
要知道,视力发育出了问题,会对孩子的长远发展造成深远的影响,这也是我16年来,在国内多场眼科学术会议中持续呼吁行业关注的重点。
俗话说“屋漏偏逢连夜雨”,单纯的上睑下垂只需要在合适的年龄做手术矫正即可,可一旦合并屈光参差、斜视、大散光中的任何一种,都会对孩子的视功能造成沉重打击,属于典型的“雪上加霜”,家长必须要高度警惕。
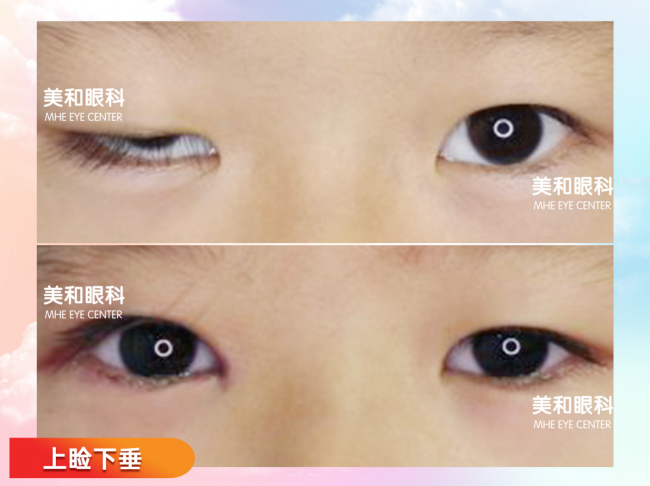
图片 单眼重度上睑下垂手术前后照片
儿童上睑下垂并非单一类型,临床根据发病病因、进展特征我将其分为10种。其中第1-9种属于特殊类型的上睑下垂,第10种为临床最常见的原发性先天性上睑下垂。
0-6岁是儿童视功能发育的黄金干预期,一旦发现孩子眼皮下垂突然加重、室外畏光睁不开眼、眼球活动异常、长期歪头视物等表现,必须第一时间就医,拖延越久,视功能损伤越难逆转。
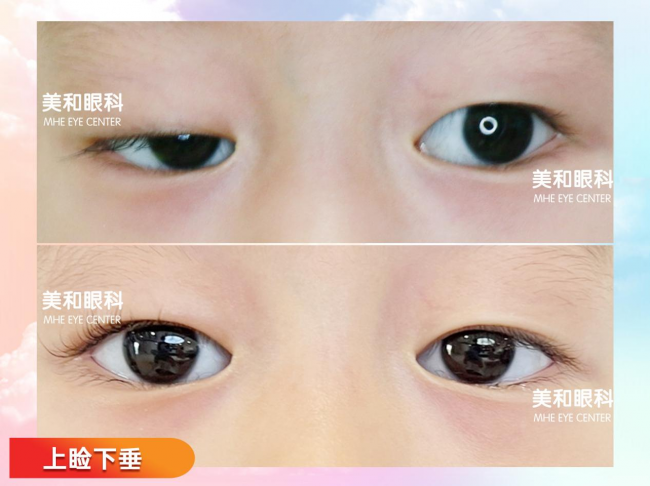
图片 单眼重度上睑下垂手术前后照片
第1种:眼肌型重症肌无力性上睑下垂
这是儿童后天获得性上睑下垂最常见的病因,属于器官特异性自身免疫性疾病,由于孩子的免疫系统异常,攻击了负责抬眼皮的神经-肌肉接头,导致提上睑肌收缩功能障碍,也是家长容易与先天性上睑下垂混淆、延误诊疗的类型。
典型特征:晨轻暮重的波动性上睑下垂——晨起时眼皮下垂症状较轻,午后、夜间,或是长时间用眼、哭闹疲劳后,下垂会明显加重,严重时甚至完全遮挡瞳孔;本病多为双眼发病,也可单眼起病,随病情进展逐渐发展为双眼,部分患儿可伴随视物重影、斜视、眼球转动不灵活等表现。
干预原则:病情严重时可累及全身骨骼肌,影响吞咽、呼吸功能,需优先前往儿科/神经内科完成原发病的系统药物治疗;经规范药物治疗一年症状无改善的患儿,为预防形觉剥夺性弱视,可行MTS硅胶悬吊术做过渡性矫正。
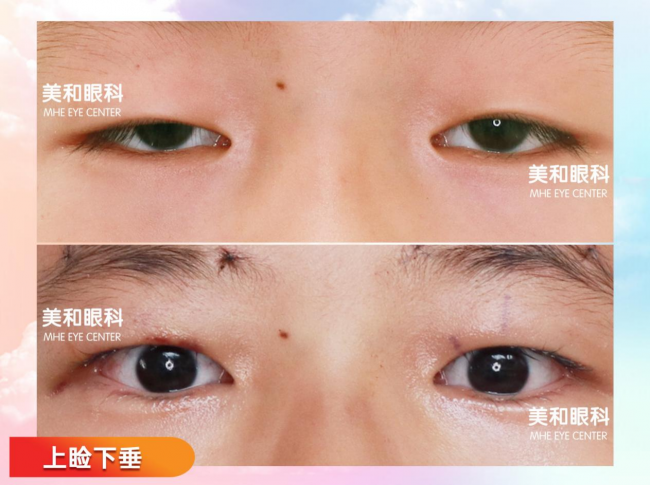
图片 重症肌无力上睑下垂术后第1天照片
第2种:眼外肌纤维化综合征上睑下垂
这是一种先天性、强遗传性的眼部疾病,核心病变为眼外肌纤维化,导致眼球运动与提上睑功能严重受损,我从事眼科临床45年来,曾接诊过祖孙四代17人患病的典型家族病例。
典型特征:重度上睑下垂合并眼球运动严重障碍,多数患儿眼球几乎无法转动,只能长期靠歪头、抬下巴视物,久而久之可继发脊柱侧弯,对视功能与骨骼发育均有严重影响。
干预原则:以往国内没有医院开展这种特殊上睑下垂的手术治疗,美和眼科团队历经8年技术研发,通过MTS、E-ptfe新材料悬吊术,已完成数百例此类患儿的手术矫正,手术后成人及孩子的视觉质量,生活质量均得到了明显的改善。
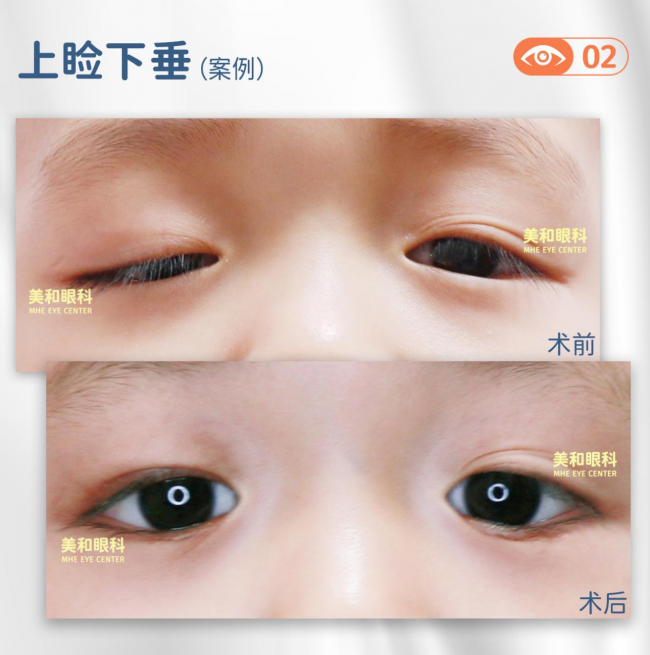
图片 重度上睑下垂手术前后照片
第3种:眼眶器质性病变相关性上睑下垂
这类上睑下垂为器质性损伤继发所致,病因是眼眶内的炎症水肿、肿瘤压迫、外伤或术后瘢痕粘连,直接牵拉、压迫提上睑肌等眼睑相关组织,导致上睑下垂出现或持续加重。
典型特征:除了上睑下垂进行性加重,多伴随眼球位置偏斜、眼球突出/内陷、眼部胀痛等表现;有眼部外伤、手术史,或是颅内手术史的患儿为高发人群。
干预原则:需先通过眼眶CT、MRI等影像学检查明确原发病因,针对性治疗原发病,再评估上睑下垂的矫正时机,不可盲目手术或拖延干预。
图片 中度上睑下垂手术前后照片
第4种:双上转肌麻痹性假性上睑下垂
双上转肌麻痹是指患儿负责单眼向上转动的两条肌肉同时麻痹,导致眼球上转受限,继发假性上睑下垂,比较容易与真性、混合性上睑下垂混淆,家长可通过简单的遮盖试验在家初步鉴别。
第5种:下颌瞬目综合征相关性上睑下垂
下颌瞬目综合征俗称“眼皮会跳舞的上睑下垂”,为先天性颅脑神经发育严重异常导致的眼科联动综合征。
核心特征:患儿咀嚼、说话、下颌活动时,下垂的眼皮会随下颌动作同步上下跳动,临床约90%的患儿合并上睑下垂。
干预原则:本病按严重下颌瞬目程度可分为轻、中、重度,干预方案需结合下垂程度制定:
中度、重度下颌瞬目合并上睑下垂的患儿,需通过手术矫正;
轻度下垂可根据外观需求与视功能影响,有有经验的眼科专家进行评估,是否需要手术;
不合并上睑下垂的患儿,我们美和眼科专家不主张手术干预。
美和眼科8年前研发了本病的创新微创术式,手术时无需切除提上睑肌,仅松解异常联动的神经肌肉组织,完整保留了眼部的正常生理结构,既解决了异常联动与上睑下垂的问题,也避免了传统手术切除肌肉后,无法二次修复、无法开展后续眼部整形手术的弊端,术后眼睑弧度更自然美观,很多成人儿童经过下颌瞬目的手术,生活质量,视觉质量得到了大幅度的改善,这项新的手术技术也开创了手术国内治疗下颌瞬目的先河。
第6种:动眼神经麻痹相关性上睑下垂
动眼神经麻痹是小儿眼科急症,动眼神经是控制眼皮抬起、眼球转动、瞳孔收缩的核心神经,相当于眼部运动的“总开关”,一旦受损,会出现五大症状:上睑下垂、眼球运动受限、大度数外斜视、重度弱视、瞳孔散大。
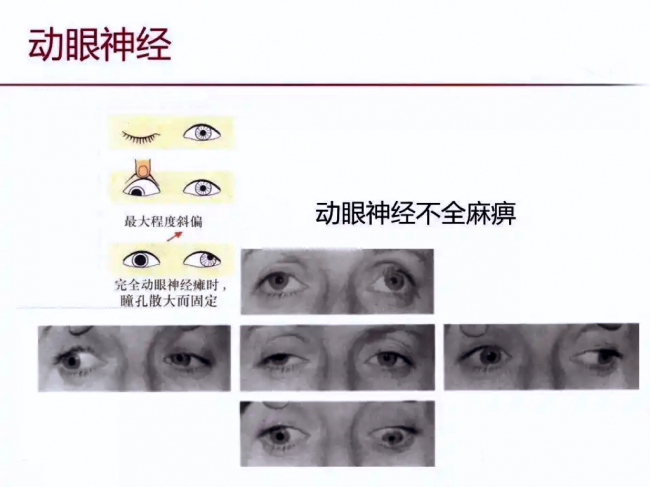
图片来自网络
动眼神经麻痹分为先天性与后天性两类:先天性为神经发育异常所致;后天性多由脑部炎症、外伤、肿瘤压迫、感染等因素引发,需第一时间紧急排查原发病,避免危及生命。
干预原则:临床中很多患儿因家长放弃干预,最终患眼视功能完全丧失。我们的规范诊疗路径为:患儿1岁时即可做MTS硅胶悬吊术抬起眼睑,解除对瞳孔的遮挡,并同步开展规范弱视训练,后期再评估做斜视矫正手术,优先保住患儿的视功能。临床观察显示,多数患儿经规范诊疗后,5-6岁时视力可逐步提升至接近1.0的水平。
第7种:小睑裂综合征相关性上睑下垂
这是遗传概率较高的先天性眼部发育畸形,为常染色体显性遗传,患儿有非常典型的外观特征,临床中,我们为了便于家长对自己孩子小睑裂程度的评估,根据睑裂发病的严重程度通常把小简历分为“绿豆型、黄豆型、大豆型”。
核心表现:重度上睑下垂、睑裂水平径显著狭小、反向内眦赘皮、内眦间距增宽四大特征,外观辨识度高,易于识别。
干预原则:过去传统手术方式创伤较大,术后瘢痕明显,还可能出现眼睑外翻等并发症。
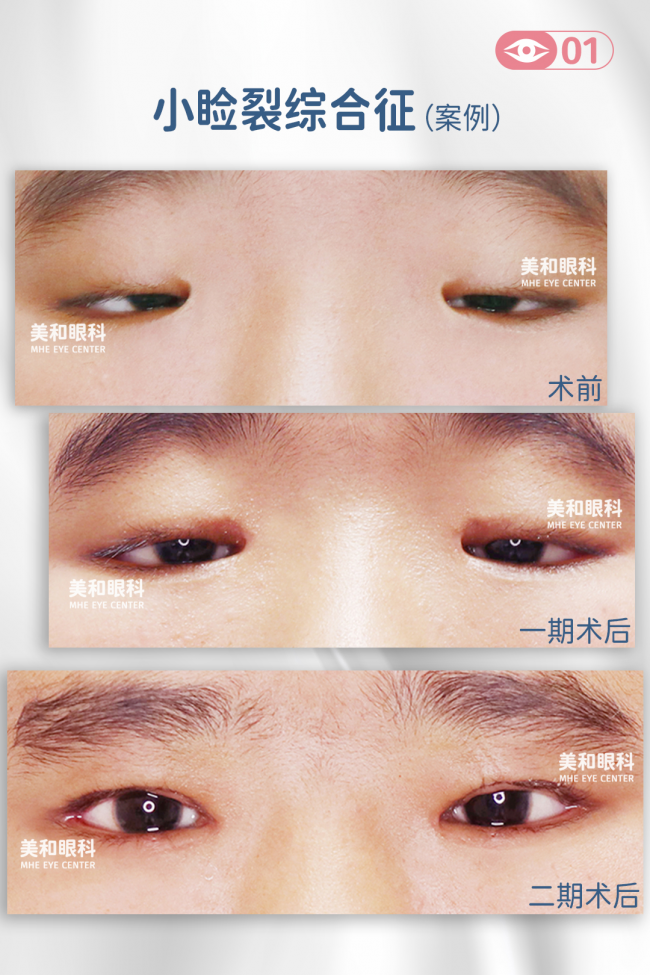
图片 大龄小睑裂综合征手术前后对比照
美和眼科团队与上海九院相关专家经多年临床实践与术式改良,优化了手术方案,以“内眦轮匝肌松解、内眦韧带复位”为核心技术,不单纯追求睑裂放大,更注重术后眼部形态的自然协调,术后瘢痕更轻微;二期手术时,采用新型悬吊材料进行上睑下垂矫正,可降低术后并发症风险。

图片 美和眼科与北京家恩德运医院联盟揭牌仪式


同时,我们与北京家恩德运医院搭建了“遗传性眼病多学科研究联盟”和“小睑裂综合征全生命周期管理联盟”,可通过科学的遗传咨询与干预,降低下一代小睑裂遗传发病概率。
我们两家医院共同联手,免费为200个小睑裂家庭赠送了免费基因筛查套餐,并免费为做过基因筛查的家庭进行线上遗传专家和眼科专家联袂答疑指导工作,这项工作在国内以前是从来没有人做过的,由遗传生殖专家与及眼科专家共同呵护小睑裂家庭的全生命周期工作在国内上引起了强烈的反响和好评,于刚院长张丰院长在欧洲眼科年会,亚太眼科年会介绍我们此项工作时,引起了也引起了国外学者的极大兴趣。
第8种:进行性肌营养不良相关性上睑下垂
这是一种与遗传相关的、累及全身肌肉的进行性疾病,核心病变为全身骨骼肌进行性萎缩,同时会累及提上睑肌、额肌,导致上睑下垂进行性加重。
典型特征:随着孩子年龄的增长,全身的肌肉萎缩,同时伴有眼睑的提上睑肌额肌的萎缩,孩子出现典型的全身症状,以及典型的上睑下垂的面容。
此病的发病率较低,我从事眼科临床45年来,累计接诊过9例此类患儿与成人患者。
干预原则:目前国内外尚无针对本病原发病的根治方法,若上睑下垂严重遮挡瞳孔、影响患儿视功能发育,或是影响成人的生活与工作,可考虑行硅胶悬吊术,临时缓解上睑下垂症状,改善视物功能。
第9种:霍纳氏综合征引起的上睑下垂
霍纳氏综合症是交感神经通路受损所致,典型表现为:同侧瞳孔缩小、上睑下垂、眼球内陷,同时伴患侧面部少汗或无汗。还可见睑裂变小、结膜轻微充血、面部皮肤温度升高。部分患者可出现虹膜色素变淡,若为中枢性病变引发,可能伴随对侧肢体感觉、运动异常等神经系统症状,多由颈部、纵隔病变或外伤、手术损伤交感神经诱发。
我们在门诊也经常见到一些孩子,出生就有霍纳氏综合症,但各项神经系统检查都没有发现异常。
手术治疗方法:
1、轻度上睑下垂:做缪勒氏平滑肌切除手术。
2、下垂程度较重:可同时做提上睑肌折叠或提上睑肌缩短手术。
第10种:原发性先天性上睑下垂
这是临床中最为常见、家长认知度较高的儿童上睑下垂类型,病因是先天性提上睑肌发育不良,多数患儿出生后即可发现异常。
典型表现:双眼上睑无法正常抬起,或双眼睑裂大小不对称;部分患儿存在家族遗传史,现有文献报道其遗传率低于20%。
除上睑下垂核心症状外,临床中多数患儿会合并弱视、斜视、高度散光,少数患儿合并先天性高度近视、先天性高度远视。
很多家长只关注孩子的眼睑外观,却忽略了上睑下垂继发的弱视、脊柱侧弯、儿童心理发育障碍等问题,这是临床最常见的认知误区。临床根据上睑下垂的遮挡程度,分为轻度、中度、重度,对应不同的干预原则:
【重要手术提醒】:由于儿童眼部筋膜鞘发育尚未成熟,我们不建议对12岁以下儿童施行CFS联合筋膜鞘手术。这种术式在儿童群体中失败率较高,一旦出现术后回落或手术失败,术中造成的筋膜鞘、提上睑肌组织粘连与瘢痕,会导致二次手术难度更大,也会严重影响术后外观修复效果。
三、理清关系:三大伴随性视力“杀手”,不是病因是连带伤害
屈光参差、斜视、高度散光并不会加重上睑下垂,但会与上睑下垂共同作用,对视功能造成叠加影响。临床数据显示,17%~24%的上睑下垂患儿合并斜视,这类问题也是诱发儿童弱视的重要原因。

图片 于刚院长出诊照片
1、屈光参差:上睑下垂拖出来的度数差
医学诊断标准为:双眼球镜度数差≥150度,或散光度数差≥100度。屈光参差的成因是下垂的眼皮长期遮挡瞳孔,光线无法进入,患眼视力发育受抑制,与健康眼的度数差越来越大。
更需要警惕的是,大脑会逐渐抑制视物模糊的患眼信号,容易发展为弱视。这类视力问题如果错过6岁前的关键干预阶段,可会对孩子终身视力发育造成难以挽回的影响。
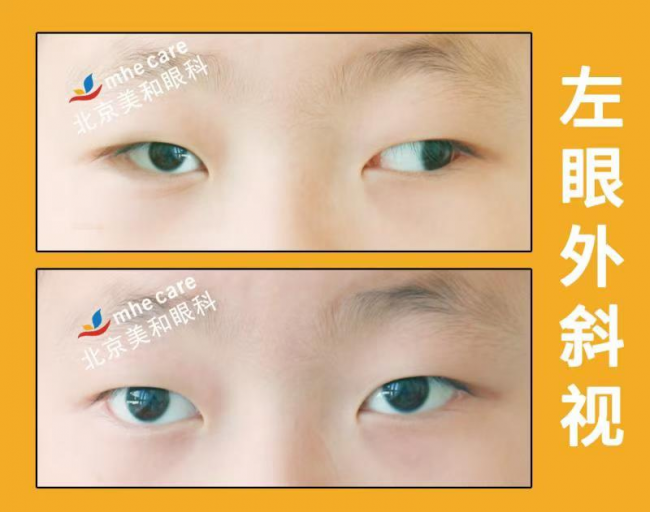
斜视分为两类:一是遮盖性斜视,下垂眼皮长期遮挡,原本的隐斜视逐渐加重为显性斜视;二是废用性斜视,患眼长期被大脑屏蔽不用,眼位逐渐偏斜。它会与上睑下垂、弱视形成“三重损伤”,可能造成立体视觉发育不良,影响空间距离判断,也会使后续的矫正干预更为复杂。
3、大度数散光:弱视的重要“助推器”
上睑下垂的眼睑长期压迫眼球,可能导致角膜形态异常,进而诱发或加重高度散光,与屈光参差共同作用,大幅提升弱视的发生概率与严重程度。

张丰院长给家长的叮嘱
孩子上睑下垂家长无需过度焦虑,真正需要重点关注的,是疾病伴随的屈光参差、斜视、高度散光等问题,以及上述问题可能造成的、难以逆转的视功能损伤。
儿童上睑下垂的规范干预,不止是改善眼睑的外观,其要义是把握孩子视功能发育的黄金干预期,守护孩子视觉发育的根基。希望各位家长,重视孩子眼部异常的早期筛查与科学干预,为孩子的眼健康打好基础。
儿童上睑下垂不是单纯的外观矫正手术,作为从事小儿眼科领域的临床医生,我们尤为关注上睑下垂继发的重度弱视、长期代偿头位引发的脊柱侧弯,以及疾病可能给孩子带来的心理发育的阴影。
如果孩子出生后即发现上睑下垂,或是成长过程中突然出现了眼睑下垂,家长切勿将其等同于常规的双眼皮手术,误以为是简单的小手术。我建议优先选择具备儿童眼病诊疗资质的小儿眼科医生,为孩子完成全面的眼部检查与评估,明确4项核心问题:孩子上睑下垂的发病原因、具体分型、严重程度,以及是否已经对视功能造成了影响。

图片 美和特色术前体验,让孩子安心快乐地迎接手术
美和眼科为孩子做的,不只是一次系统的专科会诊、一套全面的眼部检查,或是一台精准的矫正手术,而是要结合每位孩子的不同情况,量身定制个性化的综合治疗与全周期管理方案。
我们始终坚信,上睑下垂的干预终点,从不止是眼睑外观的改善,更是为孩子守住清晰看世界的勇气,保护他们不被眼病束缚的童年。
作者 于刚
编辑 琳娜
